Introducere
Ți-ai făcut analizele și ai văzut că ai TGO și TGP puțin crescute. Sau ecografia ți-a zis
„ficat ușor mărit, cu aspect steatozic”. Nu doare, nu ai simptome, dar ți se spune că ai
„ficat gras”.
Majoritatea zic: „Eh, nu e grav. O fi de la ce-am mâncat.”
Realitatea e alta: ficatul gras non-alcoolic este o boală metabolică serioasă, care
afectează 1 din 4 adulți la nivel global și care poate duce, în tăcere, la ciroză sau chiar
cancer hepatic.
Ce este ficatul gras non-alcoolic?
Este o afecțiune în care în celulele hepatice se acumulează trigliceride în exces, fără
ca pacientul să consume alcool în cantități mari.
Este parte a unei familii de afecțiuni denumite:
- NAFLD – Non-Alcoholic Fatty Liver Disease
- Noua denumire preferată în 2023: MASLD – Metabolic dysfunction-Associated
Steatotic Liver Disease
Cum se clasifică?
- Steatoză simplă- ficatul conține grăsime >5% din volum, dar fără inflamație sau leziuni hepatice
- Steatohepatită non-alcoolică (NASH) – grăsime + inflamație + început de fibroză
- Fibroză hepatică – țesut cicatricial începe să înlocuiască celulele hepatice
- Ciroză – afectare hepatică ireversibilă
- Carcinom hepatocelular (HCC) – cancer hepatic pe ficat gras (chiar și fără
ciroză în unele cazuri)
Cine riscă?
Ficatul gras apare cel mai frecvent la persoane cu:
- Supraponderalitate sau obezitate abdominală
- Rezistență la insulină / diabet de tip 2
- Dislipidemie (colesterol și trigliceride crescute)
- Hipertensiune arterială
- Sindrom metabolic
- Apnee în somn
- Sindromul ovarelor polichistice (la femei)
⚠️ 30% dintre pacienții cu NAFLD au greutate normală! – așa-numiții „skinny fat”.
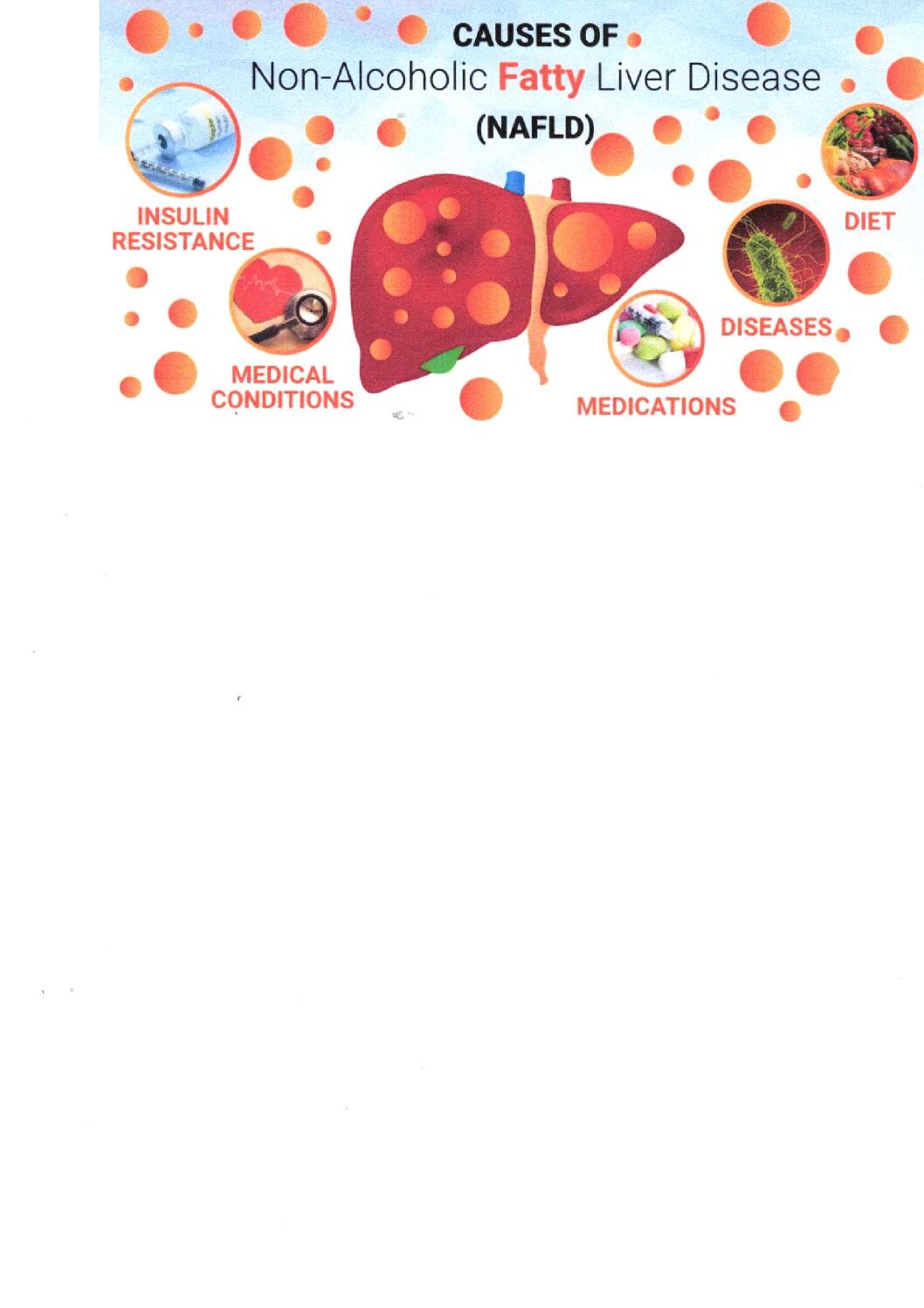
De ce apare ficatul gras?
1. Dieta dezechilibrată
- Exces de fructoză (sucuri, dulciuri)
- Grăsimi trans și alimente ultraprocesate
- Aport caloric mult peste necesar
2. Dezechilibru metabolic
- Insulina nu mai este eficientă → ficatul transformă glucoza în trigliceride
- Lipoliza (arderea grăsimii) este inhibată
- Grăsimea viscerală produce citokine inflamatorii
3. Sedentarismul
- Reduce oxidarea acizilor grași
- Favorizează creșterea în greutate și insulinorezistența
4. Factori genetici
- Anumite variante genetice (ex: PNPLA3, TM6SF2) predispun la acumulare de
grăsime hepatică și progresie rapidă
Simptome
Majoritatea pacienților sunt asimptomatici. Dar uneori pot apărea:
- Oboseală cronică
- Disconfort vag în hipocondrul drept
- Balonare
- Greață ușoară
- Scădere în performanță fizică
Complicații
- Fibroză progresivă → ciroză
- Insuficiență hepatică
- Cancer hepatic – mai ales dacă apare NASH
- Boală cardiovasculară – principala cauză de deces la pacienții cu ficat gras
- Diabet – se agravează reciproc cu NAFLD
Diagnostic
1. Analize de sânge
- TGO și TGP ușor crescute (uneori normale!)
- GGT, ALP – mai rar crescute
- Profil lipidic – colesterol total, LDL, trigliceride
- Glicemie, insulină, HOMA-IR
- Excluderea hepatitelor virale, bolilor autoimune, Wilson, hemocromatoză
2. Ecografie abdominală
- Aspect „hiperecogen” (albicios) al ficatului
- Nu poate detecta inflamația sau fibroza precis
3. Scoruri neinvazive de fibroză:
- FIB-4, NAFLD Fibrosis Score
- Dacă scorul e crescut → pacientul merge la elastografie
4. FibroScan (elastografie hepatică)
- Măsoară rigiditatea ficatului → identifică fibroză
- E rapid, nedureros, foarte util în urmărirea evoluției
5. Biopsie hepatică (rar)
- Singura metodă care confirmă sigur NASH
- Se face doar în cazuri selectate
Tratament
Nu există încă un tratament „miracol” aprobat pentru NAFLD.
Cheia e stilul de viață + tratamentul comorbidităților.
1. Scădere în greutate
- 5% scădere- reduce grăsimea hepatică
- 10% scădere- poate regresa NASH și fibroză
- Ideal: 0,5–1 kg/săptămână
2. Dietă
- Tip mediteranean: ulei de măsline, pește, legume, cereale integrale
- Evitarea fructozei industriale (HFCS)
- Limitarea grăsimilor saturate și a carbohidraților rafinați
3. Exercițiu fizic
- Minim 150 min/săptămână de activitate moderată
- Eficient chiar și fără scădere ponderală
4. Tratamente adjuvante
- Vitamina E (800 UI/zi – doar la non-diabetici cu NASH confirmat)
- Pioglitazonă – la diabetici cu NASH
- GLP-1 agoniști (semaglutidă, liraglutidă) – scad și greutatea
- Statine – dacă pacientul are dislipidemie (sigure chiar și cu TGP crescut!)
⚠️ Atenție:
- Nu se folosesc hepatoprotectoare „la întâmplare”
- Nu lua suplimente naturiste fără recomandare
Cum se monitorizează?
- Analize hepatice la 3–6 luni
- Controlul greutății și al tensiunii arteriale
- Monitorizare glicemică
- Elastografie anual sau la 2 ani, dacă e cazul
- Evaluare cardiologică
Ce nu trebuie să crezi:
❌ „E doar un ficat gras, nu e grav”
❌ „Am analize normale, deci nu am nimic”
❌ „Se rezolvă cu o pastilă de la farmacie”
❌ „E doar la cei obezi” – fals, poate apărea și la persoane slabe!
Concluzie
Ficatul gras non-alcoolic este o boală metabolică sistemică, nu doar o anomalie pe
ecografie. Se poate trata, chiar regresa, dar numai dacă este descoperită devreme
și pacientul e implicat activ în schimbarea stilului de viață.
Cu sprijinul echipei medicale potrivite și puțină disciplină, ficatul are o capacitate
extraordinară de regenerare. Dar dacă o ignori, s-ar putea să fie prea târziu când
apar simptomele grave.